Qu’est-ce que la pompe à foslévodopa ?
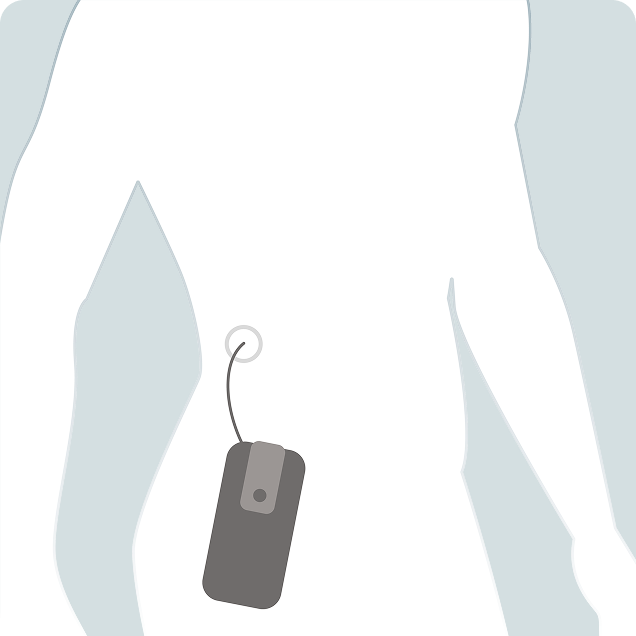
La pompe à foslévodopa est un traitement continu de la maladie de Parkinson. La pompe à foslévodopa consiste à perfuser de la foslévodopa . Le médicament est perfusé de façon continue à l’aide d’une pompe.
La pompe à foslévodopa permet d’administrer le traitement dopaminergique en continu par voie sous cutanée. Elle permet de pallier ainsi le manque de dopamine et la paresse de l’estomac. L’objectif est d’améliorer les variations d’efficacité du traitement qui surviennent lorsqu’il est administré par la bouche.
Les paramètres de perfusion sont réglables pour s’ajuster aux besoins du patient. De plus, le traitement peut être arrêté s’il ne convient pas au patient.
Quel est le principe d’action du traitement ?
La foslévodopa se transforme en lévodopa puis en dopamine qui se fixe sur les récepteurs au niveau du cerveau. Elle participe au déclenchement de l’influx nerveux qui commande la fluidité et la précision du mouvement. Administrée par voie sous-cutanée, elle arrive plus rapidement et en quantité plus prévisible et régulière au cerveau que lorsqu’elle est prise par voie orale.
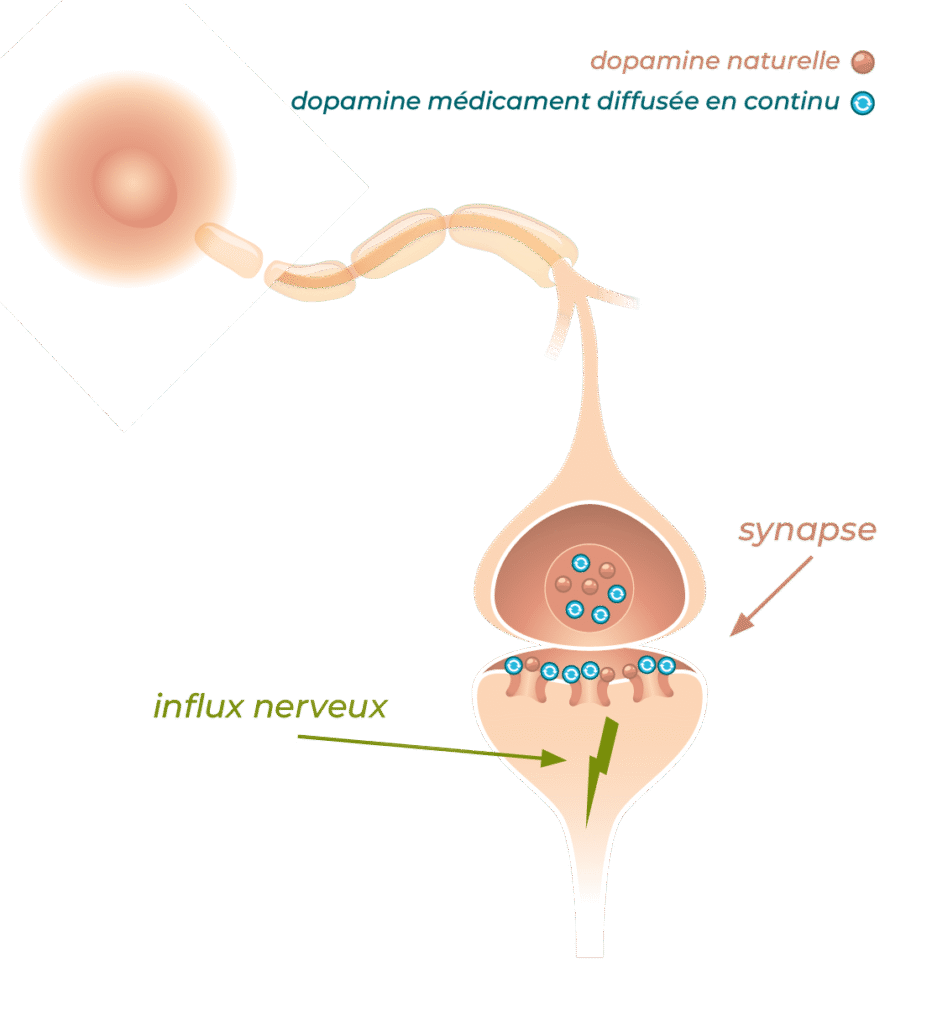
L’objectif du traitement par pompe à foslévodopa est d’augmenter le temps ON, de limiter la variabilité de l’état neurologique et d’avoir un état neurologique régulier et plus prévisible. La possibilité de réaliser une dose supplémentaire permet de compenser rapidement le ralentissement imprévu.
En synthèse, nous pouvons nous attendre à une :
- Diminution des fluctuations d’efficacité
- Possible réduction des dyskinésies
- Amélioration de la qualité de vie
- Diminution voir arrêt des médicaments par voie orale
- Possibilité d’autonomie dans la gestion de la pompe
Comme pour tout matériel externe, le port de la pompe peut constituer une contrainte, mais des solutions adaptées au mode de vie du patient peut être proposées. Il faut retirer la pompe systématiquement pour se doucher ou se baigner et se rebrancher ensuite. C’est simple à faire.
En synthèse voici les principales contraintes :
- Piqûre quotidienne pour mise en place du cathéter
- Passage quotidien d’une infirmière si autonomie insuffisante
- Port d’un dispositif externe
- Pompe à retirer systématiquement lors des douches ou baignades
- Rechargement quotidien de la batterie
- Médicament est conservé au frigo (entre 2 et 8°C)
La foslévodopa est un médicament de la famille de la lévodopa. La foslévodopa est un précurseur de la lévodopa c’est à dire qu’elle est transformée dans le corps en lévodopa, qui sera transformée en dopamine une fois arrivée dans le cerveau. Elle peut être responsable de nausées, hypotension orthostatique, somnolence et hallucinations. Il peut y avoir également des effets indésirables directement liés à la piqûre, comme des réactions cutanées voir des infections de la zone. Il est important de bien prendre soin des sites d’injection, comme cela sera expliqué au patient lors de la mise en route du traitement.
- Effets indésirables habituels des médicaments dopaminergiques
(somnolence, nausées, hallucinations/addictions) - Irritations de la peau
En amont
Malgré un traitement réparti en plusieurs prises, les phases OFF et / ou les dyskinésies gênantes sont trop nombreuses. Cela peut justifier la proposition d’un traitement continu par une perfusion d’apomorphine.
L’indication de ce traitement tient compte de différents critères : âge, antécédents d’effets indésirables avec les traitements antiparkinsoniens, niveau de stress, entourage familial etc.
La décision de proposer ce traitement est prise parfois à l’issue d’examens (tests avec et sans L-dopa pour évaluer la réponse au traitement, bilan neuro cognitif… ) et parfois d’une consultation (neurologues, neuropsychologues, infirmier).
Pour aider à prendre la décision de bénéficier de ce traitement, le patient pourra voir le matériel et le tester.
La mise en place
La mise en place de la pompe sera réalisée lors d’une hospitalisation ou à domicile. L’ajustement des traitements prendra quelques jours à quelques semaines.
Les intervenants principaux sont :
- Le neurologue, qui adapte les posologies de la pompe et du traitement ;
- Le prestataire de service, qui fournit le matériel, répond aux besoins du patient et forme l’infirmière libérale qui intervient si le patient n’est pas autonome.
- L’infirmier libéral assure les soins et forme le patient et l’aidant.

Le suivi
L’objectif que si possible le patient et/ou son entourage deviennent autonomes dans la gestion de la pompe au quotidien.
- Le neurologue assure le suivi rapproché du traitement. Il faut revoir le patient régulièrement après la mise en place du dispositif pour adapter les doses du traitement oral et les doses de la perfusion d’apomorphine et s’assurer de l’absence d’effets indésirables gênants.
- Le prestataire de service assure une permanence 24h/24h en cas de problème technique. Il intervient à domicile et reste en contact avec le neurologue.
- Le médecin traitant et l’infirmier libéral si besoin sont également des interlocuteurs privilégiés. En effet si le patient ou son aidant ne peuvent pas ou ne souhaitent pas être autonomes, un infirmier libéral sera formé à la technique et à la surveillance de ce traitement.
- Pour mieux comprendre l’intérêt de ce traitement et se l’approprier au quotidien, des programmes d’Éducation Thérapeutique du Patient (ETP) sont possibles.
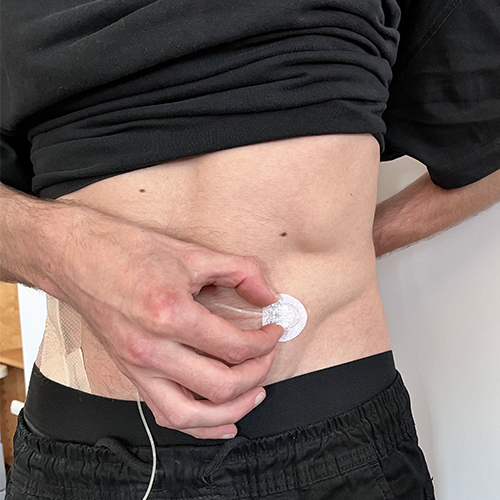
La foslévodopa sera administrée par un cathéter sous cutané. Une tubulure reliera ce cathéter à la pompe.
Il existe un seul modèle de pompe qui est à batterie, programmable, manuel et portable.
Le médicament est délivré par la pharmacie de ville et se présente sous forme de flacon. Il est à conserver au réfrigérateur. Il peut être conservé 28j à température ambiante.


Certaines parties du matériel doivent être changées régulièrement : les tubulures et les cathéters. La livraison du matériel neuf sera assurée par le prestataire.



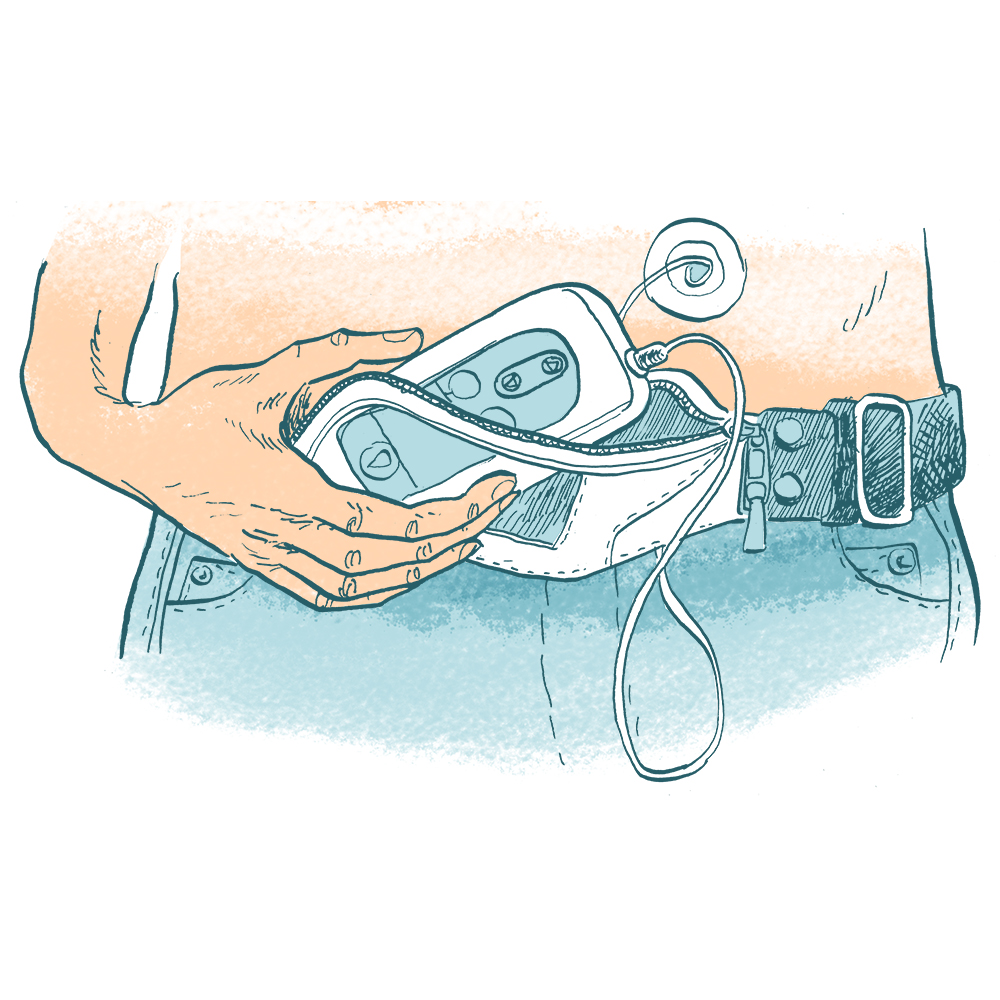
Les différentes manières dont la pompe peut être portée
Les professionnels de santé accompagneront le patient dans la gestion de son nouveau traitement pour lui apprendre à vivre avec celui-ci. Le patient pourra devenir autonome grâce à l’accompagnement, s’il le souhaite. L’objectif est de permettre la poursuite des activités de la vie quotidienne et des loisirs de manière satisfaisante.
Il est normal de s’interroger, c’est pourquoi vous retrouverez les questions les plus fréquentes plus bas.
Quel est le rituel de gestion du traitement ?
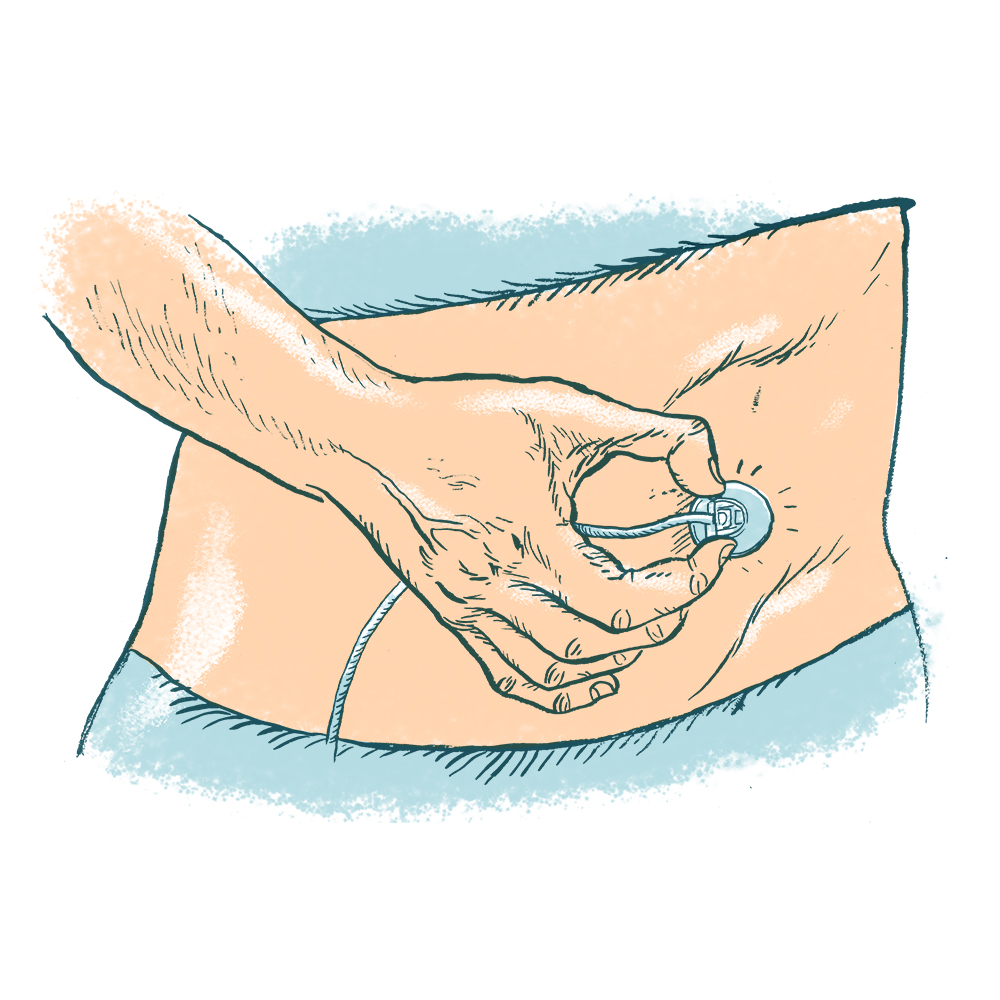
Chaque jour, il faut remplir la pompe, se piquer et mettre en marche le dispositif. Ces différentes manipulations peuvent être réalisées par le patient, son entourage ou l’infirmier libéral.
Le patient est autonome lorsque ces trois étapes peuvent être réalisées sans infirmier.
Si le patient est autonome, le passage d’un infirmier du prestataire de santé reste néanmoins possible. Il accompagnera le patient tout au long de son suivi en lien direct avec l’équipe médicale.
Gestion des activités
Il n’y a pas d’activité proscrite, cependant il faut prendre des précautions pour protéger la pompe des chocs, de l’eau …
Avant tout soin médical ou paramédical, il faut impérativement signaler au(x) praticien(s) la présence d’un dispositif médical.
Il suffit de débrancher la pompe le temps nécessaire ou d’utiliser une sacoche étanche fournie par le fabricant. Une fois avoir débranché le cathéter de la pompe, il peut aller sous l’eau sans risque. Il est possible d’enlever le cathéter avant de se baigner et d’en remettre un nouveau après la baignade.
Lorsque c’est nécessaire (symptômes nocturnes), il est possible de dormir avec le traitement. Un mode de port adapté et plus confortable pour la nuit peut être proposé. Lorsque qu’il y a peu de symptômes nocturnes, la pompe peut être débranchée pendant la nuit.
La pompe foslévodopa est compatible avec tous les régimes alimentaires.
Bien sûr, c’est possible ! Il faut prendre des précautions pour protéger la pompe des chocs, de l’eau …
Les sports de contact (sports de combat, rugby…) sont à limiter car ils augmentent le risque d’abîmer le matériel.
Oui, c’est tout à fait possible.
Le patient peut voyager en France et/ou à l’étranger à condition d’anticiper l’organisation : stock de traitement suffisant, pompe de remplacement… Cette organisation se fait en collaboration avec le prestataire de santé. Il faut alors amener avec soi son traitement de secours et l’ ordonnance de ce dernier.
L’infirmier libéral et le prestataire de santé accompagnent le patient et/ou l’aidant pour l’autonomisation dans les soins. L’infirmier participe à la surveillance des effets secondaires et à l’évaluation de l’efficacité du traitement. Il fait le lien avec le neurologue et le médecin traitant.
Oui, le dispositif sera visible et nécessitera du matériel de portage (pochette, gilet, ou banane). Le poids total est estimé entre 300 et 400g.
Un numéro d’appel en cas de panne du matériel sera fourni, joignable 24h/24.Un intervenant se rendra disponible dans les plus brefs délais.
Il sera prévu un traitement de secours par comprimés le temps que la pompe soit livrée ou réparée.
Avant tout soin médical ou paramédical, il faut impérativement signaler au(x) praticien(s) la présence du dispositif médical. Il faudra retirer la pompe si le patient doit passer une IRM.
Le dispositif peut être une source de gêne pratique ou esthétique. Le traitement peut être interrompu momentanément pour permettre une vie intime plus sereine.


